Алкогольное поражение печени
Алкогольное поражение или алкогольная болезнь печени (АБ) – целый комплекс состояний, который развивается из-за чрезмерного употребления продукции, содержащей этанол. Он характеризуется выраженным повреждением гепатоцитов, нарушением функционирования, многочисленными дегенеративными изменениями тканей и структур органа.
Оценкой симптомов, лечением и профилактикой алкогольной болезни печени у мужчин и женщин занимаются врачи-гепатологи при участии гастроэнтерологов, наркологов, эндокринологов и ряда других специалистов.
Общая информация
Различные формы алкогольной болезни печени развиваются вследствие многолетнего (более 10 лет) употребления горячительных напитков, причем необязательно крепких: слабоалкогольные варианты также влекут за собой выраженные изменения.
Такой вариант патологии наряду с курением и артериальной гипертензией является наиболее распространенной причиной смертности среди населения: риск развития летального исхода составляет не менее 65%.
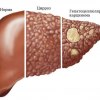
Классификация алкогольных поражений печени
Специалисты выделяют три основные стадии развития алкогольной болезни с разной степенью поражения печени.
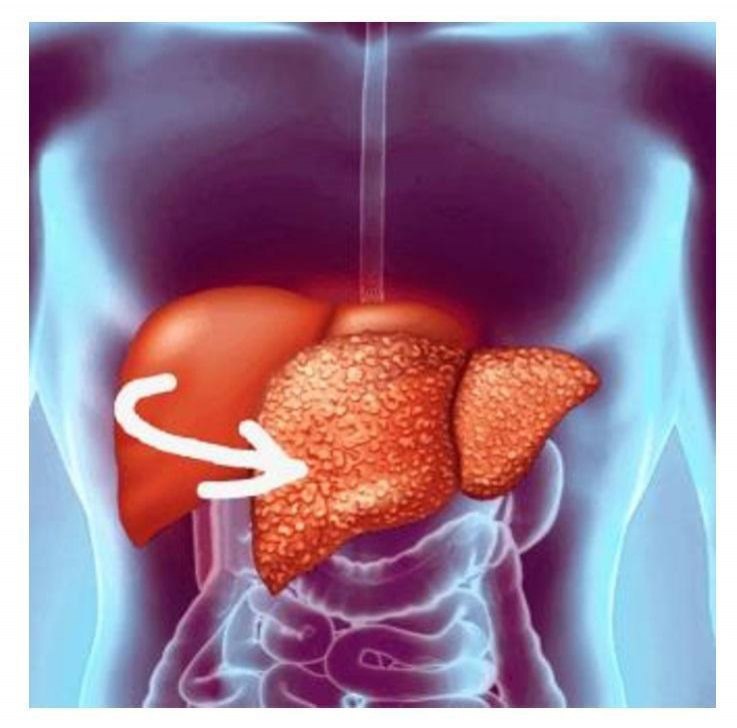
•Стеатоз или жировая болезнь. Характеризуется накоплением в тканях органа жировых клеток, которые сосредотачиваются там под воздействием этанола, содержащегося в алкогольных напитках. Жировые клетки способствуют увеличению и смещению органа, из-за чего происходят выраженные нарушения в работе печени. Если диагностировать заболевание на этой стадии, при полном отказе от алкоголя можно полностью обратить дегенеративный процесс и восстановить здоровье.
•Алкогольный гепатит. Рассматривается, как вторая степень развития АБ. Представляет собой острый воспалительный процесс, под влиянием которого гепатоциты, клетки печени, активно разрушаются. Такая форма патологии также обратима, хотя и требует более длительного лечения.
•Цирроз печени. Финальная стадия поражения органа. Развивается примерно в 20% всех случаев алкогольной болезни. Характеризуется многочисленными рубцеваниями тканей, изменением структуры органа, выраженным нарушением функций вплоть до печеночной энцефалопатии. Цирроз неизлечим и необратим.
В дальнейшем, если пациент отказывается лечиться, продолжает употреблять алкоголь, вероятно ухудшение состояние и развитие онкологических заболеваний, итог которым будет всегда один – смерть.
Причины развития
Основная причина возникновения алкогольного поражения печени – чрезмерное, регулярное и длительное употребление алкогольных напитков. Вредное воздействие, которое оказывает подобная продукция на организм человека, совершенно не зависит от вида и крепости алкоголя. Признаки алкогольного поражения печени могут возникнуть также у людей, которые в принципе не страдают зависимостью, но регулярно пьют различные слабые напитки, при этом у них не бывает так называемого синдрома отмены (похмелья).
Специалисты отмечают, что при внешне одинаковых условиях одни пациенты даже при чрезмерном употреблении сохраняют свое здоровье и доживают до глубокой старости, в то время как другие, выпивая намного меньше, страдают от различных форм АБ даже в молодом возрасте. Виной тому дополнительные отягощающие факторы, к которым относятся:
•наследственная предрасположенность – если у пациента близкие родственники имели аналогичные проблемы с алкоголем, которые закончились различными заболеваниями печени, шанс возникновения АБ многократно возрастает;
•длительное, в течение 7–10 лет и более употребление алкогольной продукции;
•женский пол, что связано с более низкой выработкой ферментов и меньшей активностью алкогольдегидрогеназы – специального вещества, которое расщепляет алкоголь еще во время его прохождения по ЖКТ до попадания в печень;
•большой объем выпиваемых горячительных напитков;
•регулярное употребление (не менее 3–5 дней в неделю);
•наличие хронических системных патологий;
•ожирение;
•неправильное питание;
•лишний вес.
Все эти факторы изолированно или в сочетании могут усугубить положение и даже при незначительном количестве потребляемого алкоголя спровоцировать АБ.
Симптомы заболевания
Признаки зависят от стадии развития патологии. Так, при алкогольной жировой болезни печени на первый план выходят следующие симптомы:
•быстрая утомляемость;
•часто возникающее чувство слабости, усталости;
•ноющие ощущения, легкая боль в правом подреберье;
•тяжесть в животе;
•приступы утренней тошноты без рвоты.
При такой форме заболевания у пациента также могут отмечаться постоянное чувство жажды, сухость и горечь во рту, особенно в ночное время и по утрам, отечность нижних конечностей.
К симптомам поражения печени на следующей стадии болезни, алкогольном гепатите, относятся:
•патологическая потеря веса;
•субфебрильная температура тела;
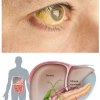
•пожелтение склер глаз, кожи, иногда слизистых оболочек ротоглотки;
•постоянная усталость, разбитость;
•вздутие живота;
•метеоризм;
•расстройства стула;
•чувство распирания в животе;
•тошнота, иногда рвота;
•снижение аппетита;
•выраженный дискомфорт и даже боль в области правого подреберья.
На этой стадии патологии у некоторых больных наблюдается появление на разных участках тела выраженных покраснений. Кроме того, начинает страдать психическое здоровье пациентов, в частности, отмечается повышенная раздражительность, немотивированные вспышки агрессии, человеку становится труднее запоминать информацию. Ряд пациентов жалуется на нарушение координации, проблемы со зрительным и слуховым восприятием.
Следующий этап развития алкогольной болезни, цирроз печени, характеризуется такими признаками:
•сильным вздутием живота;
•редким, но очень болезненным мочеиспусканием;
•усилением желтухи;
•головной болью;
•головокружением;
•кожным зудом;
•сильной болью в правых отделах живота и в подреберье;
•усилением венозного рисунка;
•появлением красных пятен на животе, грудной клетке, плечах и руках;
•посинением околопупочной области.
У многих пациентов развивается асцит – состояние, при котором в брюшной полости накапливается посторонняя жидкость.
При циррозе печени из-за нарушения кровоснабжения органа иногда возникает острая печеночная недостаточность, которая является угрожающим для жизни человека синдромом.
Мнение эксперта
Алкогольные поражения печени занимают ведущую позицию среди всех заболеваний этого органа по степени распространенности и количеству тяжелых последствий. К сожалению, в последние годы отмечается существенная тенденция к омоложению патологии: все больше мужчин и женщин в возрасте от 25 до 40 лет попадают к врачам с подобным диагнозом. Все это делает крайне важной профилактическую работу с населением и особенно с подрастающим поколением. Кроме того, нужно регулярно проходить профилактические обследования, даже если употребление алкоголя является не столь частым.
Огромную роль в успешном лечении играет своевременное выявление проблем: чем раньше определена болезнь, тем меньше времени потребуется для ее коррекции.
Профилактика
Основа профилактики – строгий контроль употребления алкогольной продукции. Людям, которые чувствуют, что алкоголь стал занимать в их жизни важное место, следует немедленно обращаться за помощью.
В рамках поддержания здоровья печени также желательно:
•придерживаться сбалансированного рациона питания с большим количеством свежих фруктов, овощей, ягод;
•давать организму регулярные, но адекватные физические нагрузки, соразмерные возрасту и состоянию здоровья;
•не злоупотреблять приемом лекарственных препаратов в порядке самолечения;
•регулярно проходить обследования и сдавать анализы.
Стоит помнить, что алкогольная болезнь печени крайне непредсказуема и почти всегда оборачивается тяжелейшими последствиями для организма.
Алкогольное поражение или алкогольная болезнь печени (АБ) – целый комплекс состояний, который развивается из-за чрезмерного употребления продукции, содержащей этанол. Он характеризуется выраженным повреждением гепатоцитов, нарушением функционирования, многочисленными дегенеративными изменениями тканей и структур органа.
Оценкой симптомов, лечением и профилактикой алкогольной болезни печени у мужчин и женщин занимаются врачи-гепатологи при участии гастроэнтерологов, наркологов, эндокринологов и ряда других специалистов.
Общая информация
Различные формы алкогольной болезни печени развиваются вследствие многолетнего (более 10 лет) употребления горячительных напитков, причем необязательно крепких: слабоалкогольные варианты также влекут за собой выраженные изменения.
Такой вариант патологии наряду с курением и артериальной гипертензией является наиболее распространенной причиной смертности среди населения: риск развития летального исхода составляет не менее 65%.
Классификация алкогольных поражений печени
Специалисты выделяют три основные стадии развития алкогольной болезни с разной степенью поражения печени.
•Стеатоз или жировая болезнь. Характеризуется накоплением в тканях органа жировых клеток, которые сосредотачиваются там под воздействием этанола, содержащегося в алкогольных напитках. Жировые клетки способствуют увеличению и смещению органа, из-за чего происходят выраженные нарушения в работе печени. Если диагностировать заболевание на этой стадии, при полном отказе от алкоголя можно полностью обратить дегенеративный процесс и восстановить здоровье.
•Алкогольный гепатит. Рассматривается, как вторая степень развития АБ. Представляет собой острый воспалительный процесс, под влиянием которого гепатоциты, клетки печени, активно разрушаются. Такая форма патологии также обратима, хотя и требует более длительного лечения.
•Цирроз печени. Финальная стадия поражения органа. Развивается примерно в 20% всех случаев алкогольной болезни. Характеризуется многочисленными рубцеваниями тканей, изменением структуры органа, выраженным нарушением функций вплоть до печеночной энцефалопатии. Цирроз неизлечим и необратим.
В дальнейшем, если пациент отказывается лечиться, продолжает употреблять алкоголь, вероятно ухудшение состояние и развитие онкологических заболеваний, итог которым будет всегда один – смерть.
Причины развития
Основная причина возникновения алкогольного поражения печени – чрезмерное, регулярное и длительное употребление алкогольных напитков. Вредное воздействие, которое оказывает подобная продукция на организм человека, совершенно не зависит от вида и крепости алкоголя. Признаки алкогольного поражения печени могут возникнуть также у людей, которые в принципе не страдают зависимостью, но регулярно пьют различные слабые напитки, при этом у них не бывает так называемого синдрома отмены (похмелья).
Специалисты отмечают, что при внешне одинаковых условиях одни пациенты даже при чрезмерном употреблении сохраняют свое здоровье и доживают до глубокой старости, в то время как другие, выпивая намного меньше, страдают от различных форм АБ даже в молодом возрасте. Виной тому дополнительные отягощающие факторы, к которым относятся:
•наследственная предрасположенность – если у пациента близкие родственники имели аналогичные проблемы с алкоголем, которые закончились различными заболеваниями печени, шанс возникновения АБ многократно возрастает;
•длительное, в течение 7–10 лет и более употребление алкогольной продукции;
•женский пол, что связано с более низкой выработкой ферментов и меньшей активностью алкогольдегидрогеназы – специального вещества, которое расщепляет алкоголь еще во время его прохождения по ЖКТ до попадания в печень;
•большой объем выпиваемых горячительных напитков;
•регулярное употребление (не менее 3–5 дней в неделю);
•наличие хронических системных патологий;
•ожирение;
•неправильное питание;
•лишний вес.
Все эти факторы изолированно или в сочетании могут усугубить положение и даже при незначительном количестве потребляемого алкоголя спровоцировать АБ.
Симптомы заболевания
Признаки зависят от стадии развития патологии. Так, при алкогольной жировой болезни печени на первый план выходят следующие симптомы:
•быстрая утомляемость;
•часто возникающее чувство слабости, усталости;
•ноющие ощущения, легкая боль в правом подреберье;
•тяжесть в животе;
•приступы утренней тошноты без рвоты.
При такой форме заболевания у пациента также могут отмечаться постоянное чувство жажды, сухость и горечь во рту, особенно в ночное время и по утрам, отечность нижних конечностей.
К симптомам поражения печени на следующей стадии болезни, алкогольном гепатите, относятся:
•патологическая потеря веса;
•субфебрильная температура тела;
•пожелтение склер глаз, кожи, иногда слизистых оболочек ротоглотки;
•постоянная усталость, разбитость;
•вздутие живота;
•метеоризм;
•расстройства стула;
•чувство распирания в животе;
•тошнота, иногда рвота;
•снижение аппетита;
•выраженный дискомфорт и даже боль в области правого подреберья.
На этой стадии патологии у некоторых больных наблюдается появление на разных участках тела выраженных покраснений. Кроме того, начинает страдать психическое здоровье пациентов, в частности, отмечается повышенная раздражительность, немотивированные вспышки агрессии, человеку становится труднее запоминать информацию. Ряд пациентов жалуется на нарушение координации, проблемы со зрительным и слуховым восприятием.
Следующий этап развития алкогольной болезни, цирроз печени, характеризуется такими признаками:
•сильным вздутием живота;
•редким, но очень болезненным мочеиспусканием;
•усилением желтухи;
•головной болью;
•головокружением;
•кожным зудом;
•сильной болью в правых отделах живота и в подреберье;
•усилением венозного рисунка;
•появлением красных пятен на животе, грудной клетке, плечах и руках;
•посинением околопупочной области.
У многих пациентов развивается асцит – состояние, при котором в брюшной полости накапливается посторонняя жидкость.
При циррозе печени из-за нарушения кровоснабжения органа иногда возникает острая печеночная недостаточность, которая является угрожающим для жизни человека синдромом.
Мнение эксперта
Алкогольные поражения печени занимают ведущую позицию среди всех заболеваний этого органа по степени распространенности и количеству тяжелых последствий. К сожалению, в последние годы отмечается существенная тенденция к омоложению патологии: все больше мужчин и женщин в возрасте от 25 до 40 лет попадают к врачам с подобным диагнозом. Все это делает крайне важной профилактическую работу с населением и особенно с подрастающим поколением. Кроме того, нужно регулярно проходить профилактические обследования, даже если употребление алкоголя является не столь частым.
Огромную роль в успешном лечении играет своевременное выявление проблем: чем раньше определена болезнь, тем меньше времени потребуется для ее коррекции.
Профилактика
Основа профилактики – строгий контроль употребления алкогольной продукции. Людям, которые чувствуют, что алкоголь стал занимать в их жизни важное место, следует немедленно обращаться за помощью.
В рамках поддержания здоровья печени также желательно:
•придерживаться сбалансированного рациона питания с большим количеством свежих фруктов, овощей, ягод;
•давать организму регулярные, но адекватные физические нагрузки, соразмерные возрасту и состоянию здоровья;
•не злоупотреблять приемом лекарственных препаратов в порядке самолечения;
•регулярно проходить обследования и сдавать анализы.
Стоит помнить, что алкогольная болезнь печени крайне непредсказуема и почти всегда оборачивается тяжелейшими последствиями для организма.
Источник: https://vk.com/wall-146366367_1065
Пост №4532, опубликован 24 июл 2023